検査・治療の流れ
不妊検査の流れ
ここでの不妊検査の流れは初めて不妊治療を受けていただく方を対象にしています。
他院に通院されていたり、過去に不妊検査・治療をされていた方は初診時に申し出て下さい。必要な検査は説明の上させていただきますが、不必要な検査は極力しないようにしています。
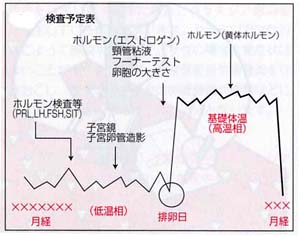
まず、基礎体温表を拝見させていただき、排卵が正常に行われているかどうかチェックします。
生理中(月経開始2日目から5日目)に来院していただき、LH、FSHの採血をし、その周期の検査の計画を立てます。最初は卵管の通過性、精液検査を行ないます。排卵があり、卵管が両側とも通過性があり、精液検査に異常が無ければ、排卵日を正確に予測し、夫婦生活を持ってもらう事が第一歩になります。
排卵日前には内診と超音波検査を行ないます。卵巣、子宮を超音波検査で観察し、卵胞の発育と子宮内膜の状態をチェックし、排卵日を予測すると共に、排卵前であれば、頚管粘液の分泌状態をチェックします。
また、エストロゲン(E2)の採血を行ないます。
排卵後5~7日目ぐらいにプロゲステロン(P4)の採血があります。毎周期しなくてもかまいません。
次の周期からは排卵のチェックが中心になります。排卵障害のある方は投薬をする場合があります。
また、必要がある場合は随時、子宮鏡検査や他の検査を行なう事になります。
つまり、通院の計画としては、
- ・生理中:その周期に行なう検査・治療の計画を立てる。
- ・生理終了~排卵日:種々の検査、卵胞のチェック
- ・排卵日直前:卵胞、卵胞ホルモン、頚管粘液のチェック、タイミングの指導。
- ・排卵後7日目ぐらい:必要があれば、黄体ホルモンの採血と言うように、行なっていきます。
不妊症の治療法
不妊というのはあくまでも、その時点までに「妊娠できなかった」という結果を表している言葉にすぎません。不妊症の治療を進めてゆくために一番重要なことは、「なぜ妊娠できなかったのか」という原因を調べることにあると思われます。色々な原因がありますので、それをきちんと整理して、適切な治療法を選択する必要があります。当クリニックでは一連の検査が終了次第、検査結果を整理して、その上でその後の治療方針を説明します。
以下、各原因に対する治療法を説明しましょう。
排卵障害(内分泌因子)に対して
検査によってごくまれですが先天性の器質障害による無排卵と診断された場合は、治療できないことがあります。器質疾患がなく機能障害によるものは、治療の対象となります。排卵時期の遅い遅発排卵や、排卵のない無排卵に対しては、排卵誘発を行います。
排卵誘発には、飲み薬(クロミフェンとシクロフェニルの2種類があります)や注射薬(hMG製剤やFSH製剤)を用いる事がありますが、患者さんの排卵障害の原因や程度によって使用する薬剤は異なってきます。副作用として卵巣が腫れたり(卵巣過剰刺激症候群)、多胎妊娠(多発排卵)になったりする場合もありえます。そこで、各々の患者様の状態に応じて、注意深く使用します。
このような合併症を極力避けるために、排卵誘発剤(特に注射薬)を使用する場合は、使用しはじめてから排卵に至るまで、超音波検査を用いて卵子の含まれている卵胞や卵巣の大きさを測定したり、卵巣から分泌される卵胞ホルモン(エストロゲン)を測定したりすることによって、過剰刺激にならないよう、充分に注意した上で排卵誘発を行います。
卵管通過障害に対して
卵管の通過障害や卵の捕獲輸送障害が認められる場合には腹腔鏡や卵管鏡を用いた卵管形成手術を実施します。この手術療法でも妊娠困難な方や、子宮外妊娠で卵管の切除手術を受けられた方などに対して、体外受精が行われており、良好な結果が得られています。体外受精についてはこちらのページをご覧下さい。
着床障害に対して
排卵したあと、卵子が入っていた卵胞は、破れて黄体に変わります。この黄体からは黄体ホルモンが分泌されて妊娠を維持していくように働きます。また黄体ホルモンは体温を上昇させる働きがありますので、排卵後基礎体温は高温相となります。この黄体の働きが不十分な場合、黄体機能不全と呼ばれ、着床障害の原因になると考えられています。従って、着床障害の治療としては黄体ホルモンを飲み薬や注射で補う方法、あるいは黄体の機能を刺激する注射(hCG)を用いる方法、または卵胞そのものを刺激してより成熟した卵が排卵するようにする方法、すなわち排卵誘発剤を使用する方法などがあります。
頚管粘液分泌不全に対して
頚管粘液の分泌の悪い方に対して、卵巣を刺激するホルモンを含んだ注射をすることにより、卵胞の増大を促し卵胞から分泌される卵胞ホルモンを増やし、その効果で頚管粘液の分泌を増やすことができます。ただし、それでも頚管粘液が増えなければ、人工授精(AIH)の適応となります。
抗精子抗体(精子不動化抗体)による免疫性不妊に対して
体の中での精子に対する抗体産生を抑えるようにする方法(そのためにはステロイドホルモンを使用します)は、男性に対しては用いられますが、女性の場合、特に妊娠を目標とする場合は、ステロイドホルモンの卵子や受精卵に対する影響、またはステロイド治療そのものの合併症について考慮しなければなりませんので、女性の場合はこのステロイドホルモン療法が行われることは少なく、人工授精や体外受精が積極的に行われています。
患者様の体の中に含まれている精子不動化抗体の量が少なければ、人工授精でも妊娠可能ですが、抗体の量が多ければ、人工授精ではなかなか妊娠は困難で、体外受精が現在では最良の方法と考えられています。
子宮筋腫に対して
筋腫が不妊や流産の原因になっていると考えられる場合は、筋腫だけをとる筋腫核出術が行われます。
患者様の年齢や筋腫のできている場所によって、その後の妊娠率は異なりますが、手術後に妊娠される方はまれではありません。
子宮内膜症に対して
子宮内膜症が不妊の原因となっていると考えられる場合や腹腔鏡検査で軽度の子宮内膜症が発見された場合、腹腔鏡検査の際、お腹の中を洗浄したり、内膜症の病変部分を減少させて治療します。
その後半年以内に妊娠されるケースがあります。
したがって、腹腔鏡は子宮内膜症に対して単なる検査にはとどまらず、治療にもつながっていると考えられています。しかし、腹腔鏡でも妊娠に至らず、難治性の内膜症による不妊と考えられる場合には、体外受精の適応となります。
種々の炎症に対して
一般細菌による膣炎の場合は、膣洗浄と膣座薬の挿入で通常1週間くらいで治ります。
細菌が子宮の頚管や内膜にまで広がった場合は、抗生物質の投与が必要となります。また最近増加傾向にあるクラミジア感染に対しては、クラミジアに特効的な抗生物質がありますので、それを服用していただきます。
精子に異常がある場合
精子の数が少ない乏精子症や精子の動きが悪い精子無力症の方は、一度泌尿器科を受診されることをお勧めします。当院でも第2・第4金曜日の午前に泌尿器科医の近藤先生による男性外来を設けております。
泌尿器科の診察を受けていただくと、20%~40%くらいの頻度で精索静脈瘤が見つかります。精巣(睾丸)に近接して静脈の袋ができていますと、精子をつくる働きが障害されます。手術により静脈瘤を治療することで、精子の数が増え、妊娠に至るケースもよくあります。精索静脈瘤以外にも、精子の通路がふさがれている精管通過障害や、本来胎生期に陰のうの中におりてきているべき精巣(睾丸)が、ソケイ部に留まったままになっている停留精巣などが発見されることもあります。
以上のように泌尿器科で明らかな異常が見つかり、治療を受けられる場合もありますが、特に原因がわからない方も多く、このような場合には薬物療法が行われます。しかし、精子の数を薬物療法によって、劇的に増やすことは現在の医学でもなかなか困難であると言われています。
そこで、原因不明の、あるいは泌尿器科での治療がうまくいかなかった乏精子症や精子無力症の方に対しては、自然のままでは、膣内に射精された精子が自力では子宮腔内になかなか入ってゆけないので、人工授精が行われます。精子の数や運動性が極めて悪い場合は、人工授精でもなかなか妊娠されないケースが多く、この場合には体外受精や顕微授精の適応となります。

Q:特に検査に異常が無くて、ちゃんと排卵日に夫婦生活を持っているのに妊娠しないのは不妊症だから?
A:たしかに原因不明の不妊症という事も考えられるのですが、排卵日に夫婦生活を持ってもらって、精子と卵子が受精したとしても、その受精卵が子宮に着床する確率は1/3~1/4と言われています。つまり、排卵日に夫婦生活を持ったとしても100%妊娠するとは限りません。ですから、最低4~6周期を一つのサイクルとして不妊治療にトライして下さい。それでも、妊娠しない場合は次のステップに進むことを考えます。
Q:結婚するのが遅かったのですが、若い方と同じように検査や治療が進むのですか?
A:40歳に近くなると、妊娠率は低下します。ですから、全ての方が同じように治療が進む訳ではありません。
また、子供さんを作る事はそのご夫婦の人生計画にもかかわることですので、年齢だけでなく不妊症の原因など、あらゆることを考慮して患者さんと随時相談しながら検査や治療を進めるようにしています。
Q: 働いているのですが、不妊治療をするために仕事をやめないといけませんか?
A: 仕事を続けながら不妊治療をしている方はたくさんおられます。
なるべく仕事を続けながら治療が出来るようにと考えています。
ただし、検査をしたり、排卵日を正確に予測するためにはある程度指定された日に通院していただかないといけないのが現実です。
仕事をされている方はみなさんご自身で色々と工夫し、通院時間を作ってくださっているようです。